
科学运动——糖友的“良药”
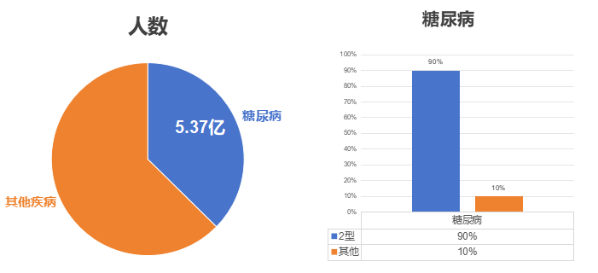
我国是世界上糖尿病患者最多的国家,发病率约 11.9%,患病人数超1.6亿人。根据世界卫生组织糖尿病病因学分型,可将糖尿病分为四种类型:1 型糖尿病、2 型糖尿病、特殊类型糖尿病和妊娠期糖尿病,其中 2 型糖尿病是临床最常见类型,占比高达90%。
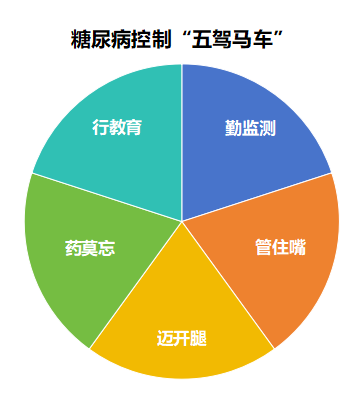
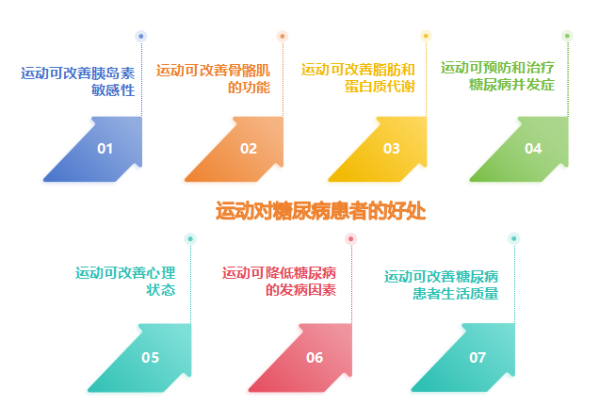
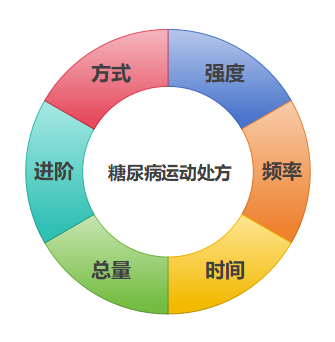
糖尿病可以导致人体多个系统损伤,特别对视网膜、肾脏、神经系统和心脑血管等系统影响较大。糖尿病的早期发现和综合管理可以预防和控制糖尿病并发症,从而降低了对人体的损伤。糖尿病综合管理的“五驾马车”行教育,勤监测,管住嘴,迈开腿,药莫忘,可以帮患者更好的控制糖尿病。目前,我部分国糖尿病患者仍存在药物血糖控制不佳情况,而运动则可作为有效的补充手段。其中“迈开腿”就是运动。特别是在2 型糖尿病患者的综合管理中,运动占有重要地位,是生活方式干预的主要形式之一。 1. 运动可改善胰岛素敏感性:糖尿病发病机制主要有胰岛素分泌减少和胰岛素抵抗,任何类型的体力活动均可增强胰岛β细胞功能、 改善胰岛素敏感性。 2. 运动可改善骨骼肌的功能:骨骼肌约占成年人体重的40%(女性约30%),是人体最重要的运动器官和能量代谢组织。糖尿病患者骨骼肌功能会下降,严重者会出现糖尿病肌病,可出现骨骼肌的机械收缩功能和代谢功能下降,运动可以改善这些情况。 3.运动可改善三大营养物质代谢紊乱:碳水化合物、脂肪和蛋白质是机体三大营养物质,葡萄糖是体内最主要的碳水化合物。糖尿病患者体内糖代谢紊乱的同时,也会出现脂质和蛋白质代谢的紊乱,运动可改善三大营养物质代谢紊乱。 4.运动可预防和治疗糖尿病并发症:糖尿病患者慢性并发症主要有糖尿病脑血管病变、糖尿病心血管病变、糖尿病足病、糖尿病肾病、糖尿病视网膜病变及糖尿病周围神经病变,运动可减少这些慢性疾病发生概率及降低这些并发症对机体影响。 5.运动可改善心理状态:糖尿病是一种伴随患者终生的慢性疾病,患者常会伴有多种心理障碍。糖尿病患者在恐惧、焦虑、抑郁时血糖常会升高,不利于血糖控制,在治疗糖尿病的同时,必须重视糖尿病患者的心理状态,而适量运动可以改善心理状态。 6.运动可减少糖尿病的发病因素:糖尿病发病因素中的体力活动减少可以通过运动来进行补偿。活动减少会进一步导致肥胖及氧化应激等发病因素加重,而运动可以改善肥胖和体内氧化应激。 7.运动可改善糖尿病患者生活质量:2型糖尿病患者的预期寿命因生活质量下降比健康人约少10年,而运动则是2型糖尿病患者生活质量直接的保护因素。 二、糖尿病患者该如何制定科学的运动计划呢? 科学的运动方案,应包含运动方式、运动强度、运动频率、运动时间 、运动总量及运动进阶6个核心要素。糖尿病患者也应该从这6个方面去实施运动方案。 运动方式:推荐糖尿病患者的最佳运动方式为有氧运动和抗阻运动,或者二者联合。常见有氧运动的方式主要有步行、跑步、骑自行车、游泳、太极拳、五禽戏、八段锦等,太极拳、八段锦等尤其适用于老年患者。抗阻运动的方式主要有徒手练习、器械练习、弹力带练习等。 运动强度:推荐糖尿病患者应以达到中等至较大强度的运动为目标。但是每个人身体状态和基础疾病不同,可根据运动习惯、健康状态采取“低起点,缓慢加”循序渐进的策略,逐渐从低强度运动过度到中等强度或较大强度运动。运动强度最简单是使用最大心率法:最大心率=220-年龄,低或较低强度≤39%最大心率,中等强度=45%-59%最大心率,较大强度=60%-89%最大心率。或者通过自我主观疲劳程度:低或较低强度=很轻松到轻松(RPE9-11分),中等强度=轻松到有些吃力(RPE12-13分),较大强度=有些吃力到很吃力(RPE14-17分) 运动时间:推荐糖尿病患者每次运动时间不少于10分钟 ,每天累计30-60分钟 。如果选择步行,推荐每周不少于3天、不少于6000步/天的步行,成年人可增加至8000-10000步/天,老年人可适当减少。步行速度根据自身情况不低于60-90步/分钟,最好能达到100步/分钟。 运动频率:推荐糖尿病患者进行每周3-7天,每次间隔不超过2天的有氧运动。抗阻运动时,同一肌群,至少间隔1天,每周2-3天的规律运动。太极拳、八段锦是中等强度运动,每周不少于3天,每天可训练40分钟。也推荐患者每周至少2-3天的平衡及柔韧性练习。 运动总量:推荐糖尿病患者每周至少累计进行 150-300分钟中等强度或75-150分钟较大强度的有氧运动,但每周运动量超过300分钟的中等强度或150分钟较大强度有氧运动将获得更多健康益处。 运动进阶:糖尿病患者如果需要进阶,一定要综合考虑自己的身体状况,通常是先提高运动的频率或每天运动的时间,再改变运动方式,最后才是提高运动强度。在运动进阶过程中,应遵循由低强度起始,缓慢进阶至目标运动强度和运动量。 糖尿病患者根据以上运动处方6大原则制定运动方案的同时,一定要结合自己实际情况。初始运动时,不一定要达到最佳的运动目标,可根据运动习惯、健康状态采取“低起点,缓慢加”循序渐进的策略,动则有益,持之以恒,糖尿病患者就会收获意想不到的效果! 1、糖尿病患者首次运动前,首先要到专业医疗机构确定自己糖尿病类型,并进行运动风险的评估,特别是存在多种基础疾病或合并相关并发症的患者,本运动秘籍更适合2型糖尿病患者。其次,要在实施运动计划前后,建议监测血糖的变化,保持血糖控制稳定,特别要注意低血糖的风险。当血糖波动较大时候咨询专科医生是否需要调整降糖药物。对合并高血压或心脏病的患者,推荐监测血压和心率。最后,当患者要学会运动损伤紧急处理和识别低血糖症(出大汗、颤抖、头晕、头痛、昏厥、心慌等)等危险情况,必要时及时就医,避免出现严重后果。 2、血糖在夜间波动较大的患者,推荐在傍晚运动 ;餐后血糖峰值高的患者,推荐餐后30分钟后运动;血糖控制较好且平稳的患者,推荐餐后60分钟在进行适量的运动。患者适动前、中、后要适量饮水。 3、糖尿病周围神经病变患者更适合低负重运动,应避免需要高平衡能力的活动和增加足部损伤风险的运动,如长时间徒步、慢跑或在不平的路面上行走,且在运动时选择合适的鞋子。这样可避免不必要损伤,糖尿病患者伤口愈合较慢且更容易感染。 4、糖尿病合并高血压患者应避免屏息、爆发力强的运动,如高强度抗阻训练(举重、引体向上、拔河等)、跳高、跳远等。推荐糖尿病合并高血压患进行步行、骑自行车、太极拳等运动。 5、老年或平衡功能障碍糖尿病患者在运动时要注意防跌倒,避免出现严重摔伤或骨折。 6、肥胖、大体重或下肢关节疼痛的糖尿病患者不宜进行下肢高负荷的运动,如负重深蹲,跑跳运动等。 7、最后强调一点,久坐行为(如看电视、办公桌工作等)是2型糖尿病的独立危险因素。每多坐 1 小时,2型糖尿病的患病风险增加 22%。即使是体力活动活跃的2型糖尿病患者久坐仍可导致血糖升高。中断久坐,特别是有胰岛素抵抗和肥胖的患者应每30分钟进行1次任何强度的活动以中断久坐,皆有助于改善血糖、胰岛素敏感性。 运动虽有风险,但我们并不能因为未发生的而风险而放弃运动,愿所有糖友们都能从运动中获益,共享美好的生活方式! 参考资料 《中国 2 型糖尿病运动治疗指南(2024 版)》,国家老年医学中心,中华医学会糖尿病学分会,中国体育科学学会。 《中国老年糖尿病诊疗指南(2024版)》,国家老年医学中心,中华医学会老年医学分会,中国老年保健协会糖尿病专业委员会。 《国家基层糖尿病防治管理指南(2022)》,中华医学会糖尿病学分会和国家基层糖尿病防治管理办公室。 作者:李璇 吴金伦 单位:华润武钢总医院(中国康复医学会科普教育基地) 审核:曾天舒,华中科技大学协和医院内分泌科主任,中国康复医学会糖尿病预防和康复专业委员会副主任委员、科普工作组组长 编辑:贾静(上海交通大学医学院附属新华医院)






 最新动态
最新动态 图片新闻
图片新闻

